Scientific journal
Научное обозрение. Медицинские науки
ISSN 2500-0780
ПИ №ФС77-57452
EPIDEMIOLOGY OF RISK FACTORS FOR CHRONIC NONCOMMUNICABLE DISEASES AND METABOLIC DISORDERS IN POLYMORBIDITY
В современном мире хронические неинфекционные заболевания (ХНИЗ) являются наиболее распространенными и вносят наибольший вклад в смертность среди населения, представляют значительную проблему для клинической медицины, практического здравоохранения и социально-экономического развития стран [1, 2].
В начале XXI века ВОЗ на Всемирной ассамблее здравоохранения была утверждена резолюция 57.17 «Глобальная стратегия ВОЗ в области здорового питания, физической активности и здоровья». В этом документе подчеркнуто, что произошли глубинные изменения в общей структуре заболеваемости и смертности населения во всем мировом сообществе, что увеличилась распространенность неинфекционных заболеваний, на долю которых приходится более половины смертей от всех причин в мире. С учетом прогнозов о росте этих болезней в будущем перед здравоохранением всех стран мира поставлена задача профилактики и ранней диагностики ХНИЗ. Также в резолюции подчеркнуто, что здоровье является ключевой детерминантой развития и предварительным условием экономического роста, в связи с чем важны инвестиции в здоровье как важнейшее условие экономического роста и развития мирового сообщества [3]. Поэтому особую актуальность в настоящее время приобретают различные направления и методы профилактики ХНИЗ, в том числе формирование здорового образа жизни населения и ранняя диагностика факторов риска развития ХНИЗ, с целью их последующей своевременной коррекции. Эти и другие меры, позиции и подходы в здравоохранении и других сферах жизнедеятельности человека, направленные на снижение общей заболеваемости и смертности от ХНИЗ, на увеличение активного долголетия, получили свое закрепление в ряде нормативно-правовых документов Организации Объединенных Наций, Всемирной организации здравоохранения, Российской Федерации [4, 5].
Так, в «Московской декларации ВОЗ», которая была принята на Глобальной министерской конференции по здоровому образу жизни и неинфекционным заболеваниям ООН, подчеркнута важность объединения усилий всех государств по разработке и укреплению сотрудничества в области здравоохранения и других отраслей экономики в деле формирования программ профилактики хронических неинфекционных заболеваний на всех уровнях во всех странах. А в нашей стране восемь лет назад вступил в силу Федеральный закон от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», который определил, что именно профилактика является приоритетом в сфере здравоохранения России [6].
В настоящее время известно, что на смертность в нашей стране влияют семь основных факторов риска. Это артериальная гипертензия (35,5 %), повышенный уровень холестерина (23 %), курение (17,1 %), недостаточное потребление овощей и фруктов (12,9 %), ожирение (12,5 %), чрезмерное потребление алкоголя (11,9 %), низкая физическая активность (9 %). Именно они в большей степени определяют и развитие ХНИЗ. Ситуация в Воронежской области в этом ключе мало отличается от среднероссийской. Кроме того, в последние годы по показателям заболеваемости взрослого населения отмечается рост таких заболеваний, как расстройства питания и нарушения обмена веществ, болезни эндокринной системы, на 125,2 %.
В нашей стране, несмотря на новые законы Государственной Думы, многочисленные меры и программы Правительства РФ и Министерства здравоохранения, других министерств и ведомств, на высоком уровне остается смертность среди людей трудоспособного возраста – 28 % умерших. Три четверти причин смертей в России приходится на ХНИЗ, из них более чем в половине случаев это заболевания сердечно-сосудистой системы [7]. При этом наблюдается рост распространенности полиморбидности в структуре общей заболеваемости.
В настоящее время очевидно, что снижение смертности и увеличение ожидаемой продолжительности жизни в России возможны прежде всего благодаря профилактике хронических неинфекционных заболеваний. В то же время за счет снижения заболеваемости ХНИЗ может быть достигнуто существенное улучшение здоровья и качества жизни населения. Многие из хронических неинфекционных заболеваний являются прямым следствием нездорового образа жизни, а также вызваны неблагоприятной природной и социальной средой [8, 9]. Безусловно, их нужно своевременно предотвращать, рано выявлять и эффективно лечить.
С учетом вышеизложенного проблема изучения эпидемиологии факторов риска и метаболических нарушений у пациентов с полиморбидной патологией представляется актуальной.
Цель исследования: анализ эпидемиологии основных факторов риска, метаболических нарушений среди больных с полиморбидной патологией для оптимизации тактики ведения на всех уровнях оказания медицинской помощи.
Материалы и методы исследования
Под нашим наблюдением находились 60 человек в возрастной категории от 25 до 65 лет включительно. Средний возраст пациентов – 58,7 ± 5,4 года. Среди них 35 женщин, 25 мужчин.
Исследования проводились в соответствии с принципами «Надлежащей клинической практики» (Good Clinical Practice). Все пациенты, ознакомившись с целями и задачами исследования, подписали информированное согласие на участие в данном исследовании. Применялся метод анкетирования с помощью опросников Международной программы Всемирной организации здравоохранения (ВОЗ) CINDI, которые выявляют распространенность основных факторов риска.
Согласно опроснику проводилось фактическое определение уровня физической активности, а также уточнялись данные о характере, дозировках и сроках табачной и алкогольной зависимостей. К регулярно курящим согласно позиции экспертов ВОЗ мы относили пациентов, которые выкуривали каждый день хотя бы одну сигарету, и пациентов, которые бросили регулярно курить менее 1 года назад. В отношении потребляющих алкоголь были оценены согласно рекомендациям ВОЗ частота, количество, наименование алкогольсодержащих напитков, которые пациенты употребляли в течение последнего года.
Для оценки пищевого статуса проводили измерения роста, веса, окружности талии, а также определяли индекс массы тела (ИМТ) Кетле (кг/м2). При оценке избыточной массы тела применяли общепринятую в мире классификацию ВОЗ: ожирение I степени – ИМТ = 30,0–34,9 кг/м², ожирение II степени – ИМТ = 35,0–39,9 кг/м², ожирение III степени – ИМТ = более 40,0 кг/м², избыточная масса тела – <25 кг/м² ИМТ < 30 кг/м². Были изучены лабораторные показатели из амбулаторных карт пациентов: креатинин, глюкоза натощак, гликированный гемоглобин, липидный спектр (ОХС, ТГ, ЛПВП, ЛПНП). Состояние липидного профиля пациентов оценивалось на основании «Российских рекомендаций по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза» (2012).
Полученные данные обрабатывали статистически с помощью программ «Microsoft Excel» 5.0 и «Statistica» 6.0 for Windows c применением пара- и непараметрических критериев. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимали p < 0,05.
Результаты исследования и их обсуждение
Все полученные в ходе проведенного исследования данные были обработаны статистически. В результате выявлено, что избыточную массу тела и ожирение имели 90 % пациентов, ожирение – 58 % обследованных (рис. 1).
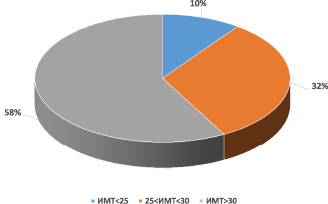
Рис. 1. Результаты оценки распространенности избыточной массы тела и ожирения среди обследованных пациентов
Проведенный анализ распространенности ожирения в разных возрастных группах обследованных пациентов показал, что она достоверно (p < 0,05) выше в возрастной группе 46–55 лет, где средний ИМТ составил 34,3 ± 4,6 (рис. 2).
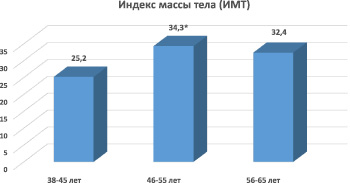
Рис. 2. Результаты оценки индекса массы тела в разных возрастных группах
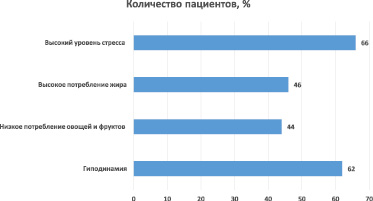
Рис. 3. Результаты анализа распространенности факторов риска среди пациентов
Установлена высокая распространенность гиподинамии – 62 % пациентов, причем наиболее низкий уровень активности отмечен в подгруппе пациентов с ожирением – 71 %. Высокий уровень стресса наблюдался у 66 % пациентов: у 34 % пациентов 3–4 раза в неделю, у 32 % – несколько раз в месяц, среди больных с ожирением – в 76 % случаев. По нашему мнению, таким людям необходимо проводить оценку, анализ и коррекцию состояния аффективной сферы [10, 11].
Употребление в пищу ниже оптимального уровня овощей и фруктов отмечалось в 44 % случаев, употребление в пищу выше оптимального уровня жира – в 46 % случаев, при этом в подгруппе больных с ожирением – в 56 % и 58 % случаев соответственно. В связи с этими данными считаем, что представляет безусловный научный и практический интерес включение в скрининговые исследования оценки вкусовой чувствительности, качества режима и суточного ритма питания [12, 13].
Результаты статистической обработки полученных в ходе опроса данных, анализ распространенности факторов риска среди обследованных пациентов представлены на рис. 3.
46 % обследованных пациентов никак не снимают стресс, 32 % пациентов переключаются на другой вид деятельности. Установлена низкая распространенность курения (4 %), употребления алкоголя (10 %). Выявлено, что половина опрошенных знают свой уровень холестерина и 78 % знают свой уровень глюкозы.
Отягощенный семейный анамнез по сердечно-сосудистым заболеваниям отмечался в 42 % случаев и проявляется чаще всего у пациентов в возрасте 56–65 лет. Высокий и очень высокий риск сердечно-сосудистых осложнений выявлен у 78 % пациентов.
Согласно данным проведенного корреляционного анализа определены средней интенсивности (k в пределах 0,5–0,7) прямые и обратные корреляционные связи между отдельными показателями пищевого статуса, уровнем артериального давления, показателями липидограммы и некоторыми позициями опросника СIND с высокой степенью достоверности (p < 0,05).
Следует отметить, что, по нашему мнению, более детально следует изучать характер питания, качество и режим питания, оценивать фактическое питание и пищевой статус всех пациентов с избыточной массой тела и ожирением, в том числе и особенно при наличии полиморбидной патологии. А также необходимо своевременно и оперативно направлять пациентов, имеющих нарушения пищевого статуса и фактического питания, в школы здоровья и в центры здоровья, в кабинеты и/или отделения профилактики для проведения с ними индивидуального и группового профилактического консультирования, а также к таким узким специалистам, как врач-эндокринолог и врач-диетолог.
Полученные результаты сопоставимы с данными предыдущих исследований [14], могут являться предметом дальнейшего, углубленного изучения.
Заключение
Таким образом, согласно полученным данным среди всех поведенческих и биологических факторов риска хронических неинфекционных заболеваний наиболее распространены в исследуемой группе пациентов экзогенно-конституциональное и абдоминальное ожирение, гиподинамия, низкое потребление овощей и фруктов, стресс. Установлены тесные взаимосвязи между факторами риска возникновения хронических неинфекционных заболеваний, показателем пищевого статуса и метаболическими параметрами. Полученные данные следует учитывать врачам всех специальностей при проведении диспансерных мероприятий, при разработке, формировании и реализации программ профилактики и реабилитации для пациентов с полиморбидной патологией на всех этапах и уровнях оказания медицинской помощи.
Библиографическая ссылка
Романова М.М., Чернов А.В., Борисова Е.А., Панина И.Л. ЭПИДЕМИОЛОГИЯ ФАКТОРОВ РИСКА ХРОНИЧЕСКИХ НЕИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ И НАРУШЕНИЙ МЕТАБОЛИЗМА ПРИ ПОЛИМОРБИДНОСТИ // Научное обозрение. Медицинские науки. 2020. № 1. С. 20-24;URL: https://science-medicine.ru/en/article/view?id=1095 (дата обращения: 28.04.2026).
 science-review.ru
science-review.ru