Гемангиома – доброкачественное сосудистое образование, возникающее вследствие нарушений внутриутробного развития сосудистой системы. Врожденные гемангиомы достаточно распространены и встречаются у 5–10 % новорожденных [1, с. 20]. В развивающихся гемангиомах усиленно экспрессируются интегрин-а, инсулиноподобный фактор роста, эндотелиальный фактор роста VEGF. Во время инволютивных стадий увеличивается экспрессия ингибитора ангиогенеза тканевого ингибитора металлопротеиназ (Т1МР). Вероятно, развитие данных опухолей связано с дефектом регуляции ангиогенеза на ранних сроках беременности (6–10 недель). Изменяется активация сигналов, индуцирующих неоангиогенез или отрицательно влияющих на апоптоз (через IGF-2), и происходит ингибирование факторов, ограничивающих развитие новых сосудов и пролиферацию эндотелиальных клеток (Т1МР) [2, с. 8]. Дополнительными факторами формирования гемангиом выступают патологии сосудистой системы, ионизирующее излучение, внутриутробная гипоксия [1, с. 20; 2, с. 9].
Классификация гемангиом. В настоящее время разработано немало подробных и отвечающих современным требованиям классификаций сосудистых дисплазий, сосудистых новообразований и артериовенозных соустий (ISSVA, классификация Рогинского с соавт., 2010) [3, с. 33]. Однако, по мнению авторов, наиболее удобной в хирургической практике до сих пор остается морфологическая классификация С.Д. Терновского, созданная более полувека назад (1959). Согласно этой классификации, подразделяют данные образования на несколько видов:
Простые – с локализацией на коже, четкими границами. Как правило, красного цвета, при надавливании участок кожи с гемангиомой бледнеет.
Кавернозные – формируются под кожей в виде бугристого, узловатого образования, состоят из каверн, заполненных кровью.
Комбинированная – сочетает простую и кавернозную формы.
Смешанная – имеет сложное строение, состоит из разных тканей (соединительная, нервная, сосудистая) [4, с. 3–4].
В своем развитии гемангиома последовательно проходит несколько фаз. Первой выделяют фазу пролиферации, когда опухоль постепенно увеличивается в размерах, а сосуды и каверны образования наполнены кровью. Затем следует фаза ранней инволюции – гемангиома достигает максимума своего развития, после чего происходит уменьшение размера образования, после чего наступает промежуточная инволютивная стадия: кровоток в гемангиоме становится минимальным. Самая последняя фаза – поздней инволюции: кровоток в гемангиоме полностью отсутствует, кожа над образованием приобретает телесный цвет [3, с. 34].
Методы лечения гемангиом разнообразны, и зачастую выбор лечащего врача зависит от типа и фазы образования. Большая часть гемангиом, особенно простых ювенильных, регрессируют сами по себе, не вызывая никакого дискомфорта у пациента. В подобных случаях единственным необходимым медицинским вмешательством является периодический осмотр врача. В отсутствии спонтанного регресса образования необходимо рассмотреть варианты консервативного и хирургического лечения. Как правило, результаты активного ведения гемангиом изучаются в детских возрастных группах, так как там встречаемость данной патологии наиболее высока.
Цель исследования – изучение опыта лечения гемангиом с применением эндоваскулярного, открытого хирургического и сочетанного методов лечения при симптомных кавернозных гемангиомах мягких тканей у взрослых.
Материалы и методы исследования
Ретроспективно изучались истории болезни пациентов, получавших хирургическое лечение в отделении сердечно-сосудистой хирургии ГКБ № 4 г. Перми по поводу диагноза D.18.0 – «Гемангиома любой локализации». Критериями включения были: возраст 18 лет и более, наличие поверхностных кавернозных гемангиом мягких тканей, перенесенное хирургическое вмешательство. В итоговую группу вошел 21 пациент. Изучались анатомия расположения гемангиом, жалобы пациентов, способы оперативного лечения, послеоперационные осложнения.
Результаты исследования и их обсуждение
Результаты исследования представлены в таблице.
Характеристика пациентов, получавших хирургическое лечение
|
№ |
Пол |
Возраст |
Анатомия |
Жалобы |
Лечение |
Осложнения |
|
1 |
М |
26 |
Подчелюстная область слева |
На выраженную пульсацию |
Эмболизация щитошейного ствола слева |
Рецидив, потребовавший повторной эмболизации |
|
2 |
М |
21 |
Левая ягодичная область |
На выраженную пульсацию |
Эмболизация ветвей внутренней подвздошной артерии слева |
Нет |
|
3 |
Ж |
23 |
Правое плечо |
Увеличение образования после двукратного удаления |
Открытое удаление |
Тромбофлебит вен правой верхней конечности |
|
4 |
М |
18 |
Множественные гемангиомы правой нижней конечности |
Увеличение гемангиом после склеротерапии |
Эмболизация глубокой бедренной и передней большеберцовой артерий, открытое удаление |
Нет |
|
Окончание таблицы |
||||||
|
№ |
Пол |
Возраст |
Анатомия |
Жалобы |
Лечение |
Осложнения |
|
5 |
М |
23 |
Правое предплечье |
Увеличение образования |
Открытая операция |
Нет |
|
6 |
М |
18 |
Передняя брюшная стенка |
Дискомфорт |
Открытая операция |
Нет |
|
7 |
Ж |
31 |
Правая височная область |
Увеличение образования, пульсация |
Открытая операция |
Нет |
|
8 |
М |
35 |
Правая ягодичная область |
Онемение правой нижней конечности, боли |
Эмболизация ветвей внутренней подвздошной артерии справа |
Нет |
|
9 |
Ж |
25 |
Правое предплечье |
Увеличение образования, пульсация |
Открытая операция |
Нет |
|
10 |
М |
47 |
Левая щека |
Пульсация, повышение местной температуры |
Эмболизация ветвей наружной сонной артерии слева |
Нет |
|
11 |
Ж |
18 |
Правая голень |
Боль, отек, пульсация |
Открытая операция |
Нет |
|
12 |
М |
28 |
Ягодичная область и передняя поверхность бедра справа |
Боль |
Эмболизация верхней ягодичной и ветвей поверхностной бедренной артерий |
Нет |
|
13 |
М |
34 |
Надлопаточная область справа |
Увеличение образования |
Эмболизация надлопаточной артерии |
Нет |
|
14 |
М |
24 |
Область коленного сустава справа |
Увеличение образования |
Открытое удаление в сочетании с венэктомией |
Нет |
|
15 |
М |
18 |
Передняя область бедра справа |
Боли, онемение |
Эмболизация ветвей поверхностной и глубокой бедренных артерий |
Нет |
|
16 |
Ж |
55 |
Верхняя губа |
Боли, пульсация |
Эмболизация ветвей наружной сонной артерии |
Нет |
|
17 |
Ж |
19 |
Область шеи справа |
Увеличение образования |
Открытая операция |
Заживление ран вторичным натяжением |
|
18 |
М |
24 |
Тыл левой стопы |
Увеличение образования, боли |
Открытая операция |
Нет |
|
19 |
М |
33 |
Область лица и шеи справа |
Боль, пульсация |
Эмболизация ветвей наружной сонной артерии и щитошейного ствола |
Нет |
|
20 |
Ж |
30 |
Нижняя челюсть, нижняя губа |
Пульсация, косметический дефект |
Эмболизация ветвей наружной сонной артерии |
Рецидив, потребовавший двух повторных эмболизаций |
|
21 |
М |
31 |
Тыл стопы справа |
Увеличение образования, боль |
Открытая операция |
Заживление ран вторичным натяжением |
Из 21 пациента 66 % (14 чел.) составили мужчины, 33 % (7 чел.) – женщины. Средний возраст составил 27 ± 9 лет (от 18 до 55). Самыми частыми клиническими проявлениями были увеличение гемангиомы (10 чел.), выраженная пульсация образования, доставлявшая дискомфорт (9 чел.), локальные боли (8 чел.). Реже встречались отек, онемение, повышение местной температуры.
Как мы можем видеть из рисунка, наибольшее количество пациентов – 11 чел. (52 %) – подверглись эндоваскулярному лечению, 9 чел. (43 %) перенесли открытую операцию, в 1 случае была выполнена сочетанная операция.
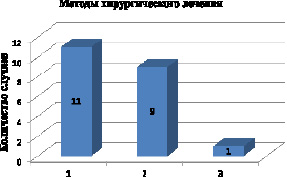
Распределение методов хирургического лечения: 1 – эндоваскулярное лечение; 2 – открытое хирургическое лечение; 3 – сочетанный метод лечения
В группах эндоваскулярного и хирургического лечения отмечался различный характер послеоперационных осложнений. При использовании эмболизации единственным осложнением в исследуемой группе был рецидив роста образования (18 % от оперированных рентгенхирургическими методами). В случае открытого лечения в двух случаях послеоперационные раны заживали вторичным натяжением, в одном случае отмечался тромбофлебит поверхностных вен верхней конечности.
Лечение гемангиом до сих пор остается дискуссионным вопросом, о чем свидетельствует множество методов лечения разной степени оригинальности, применяемых в клинической практике и описанных в медицинской литературе. Показаниями к лечению, как правило, являются: отсутствие спонтанного регресса образования, поверхностное расположение, наличие быстрого роста и выраженный косметический дефект [5, с. 42].
Существуют два основных подхода к ведению гемангиом: медикаментозный метод лечения гемангиом и хирургические вмешательства различной степени инвазивности. К медикаментозному лечению относят лечение бета-блокаторами (в первую очередь пропранолол-терапия), глюкокортикостероидами, интерференции и цитостатическую терапию [4, с. 3–16]. Консервативный подход весьма успешно применяется у детей: так, пропранолол-терапия показывает достаточную эффективность даже при наличии осложненной (изъязвленной) гемангиомы, особенно в сочетании с лазерным облучением [6, с. 73–74].
Хирургическое лечение в настоящее время представлено не только открытыми оперативными вмешательствами, но и менее инвазивными технологиями: лазерная коагуляция, криодеструкция, склерозирование и эндоваскулярная эмболизация микроэмболами [7, с. 114]. Однако у современных методик есть ряд ограничений – например, метод лазерной коагуляции показывает хорошие результаты, однако его использование ограничено в связи с невозможностью использования при лечении обширных гемангиом, а также образований на лице. Это объясняется тем, что коагуляция вызывает ожог тканей вокруг опухоли и способна создать выраженный косметический дефект и нарушение функций близлежащих тканей. При локализации гемангиом в сложных анатомических областях, таких как нос, параорбитальная область, имеет место использование лучевого метода лечения, который способствует процессам эндоваскулярного склерозирования. Склерозирование также возможно применять при небольших гемангиомах в качестве сочетанной терапии в сочетании с другими методами лечения. Применение метода криодеструкции позволяет разрушить очаг без кровотечения и с образованием четкой демаркационной линии, но использовать данный метод при обширных гемангиомах не рекомендуется [8, c. 49; 9, c. 199].
При лечении точечных гемангиом или с целью дополнительного гемостаза при хирургическом удалении гемангиом используется радиоволновое лечение. Метод заключается в бесконтактном разрезе и коагуляции тканей с помощью радиоволн высокой частоты. При обширных же гемангиомах возможно использование СВЧ-деструкции, при которой воздействие электромагнитной энергией происходит как на поверхностные ткани, так и на глубоколежащие. Широко используется в лечении гемангиом метод эндоваскулярной окклюзии. Выполнение окклюзии возможно через трансфеморальный доступ либо интраоперационно. При данном методе лечения удается значительно снизить кровоснабжение опухоли, что создает благоприятные условия для дальнейшей криодеструкция или СВЧ-терапии. Данный метод опасен своими осложнениями, такими как транслокация эмболов, чувствительность пациентов на контрастное вещество [10, с. 158].
В нашем же случае при использовании эндоваскулярной окклюзии наблюдались рецидивы, которые требовали повторной эмболизации.
Хирургический традиционный метод не ушел в прошлое и так же успешно используется в настоящее время. Данный метод заключается в полном удалении пораженных тканей. Современные методы гемостаза позволяют активно и более безопасно использовать данный метод в лечении гемангиом [7, с. 114]. В случаях сложного анатомического расположения образования может применяться компрессия (наружное давление в сочетании с имплантацией эластического экспандера), что позволяет уменьшить объем опухоли и снизить риск кровотечения [11, с. 22].
В нашем исследовании открытые операции осложнялись заживлением ран вторичным натяжением и тромбофлебитом верхней конечности.
Заключение
Для лечения пациентов взрослых возрастных групп с гемангиомами мягких тканей требуется в первую очередь индивидуальный подход. Оптимальный метод лечения зависит от желания пациента, возможностей клиники, анатомического расположения образования. Необходимо понимать, что открытое хирургическое вмешательство эффективнее миниинвазивных методик, однако сопряжено с более высоким риском осложнений.
 science-review.ru
science-review.ru