Scientific journal
Научное обозрение. Медицинские науки
ISSN 2500-0780
ПИ №ФС77-57452
COVID-19 PNEUMONIA IN PATIENTS WITH PULMONARY TUBERCULOSIS IN THE PERM REGION
Клинические исходы, включая выживаемость, при COVID-19 менее благоприятны у пожилых лиц и пациентов с сахарным диабетом, сердечно-сосудистыми заболеваниями, ожирением, что легло в основу профилактической стратегии с выделением групп высокого риска, которым следует ограничить социальные контакты для предотвращения заражения [1]. Последствия заражения COVID-19 у больных туберкулезом до конца не ясны, но и по имеющимся данным наличие туберкулезной инфекции утяжеляет течение COVID-19 [2]. Следует принимать во внимание и неоднородность больных туберкулезом, особенно по тяжести проявлений. Основным органом, который поражается при COVID-19, являются легкие [3]. Клинические и КТ-данные могут позволить врачам оперативно оценить прогноз у пациентов с COVID-19 [4, 5]. Бактериальные инфекции нечасто осложняют течение COVID-19. Так, в метаанализе 24 исследований в целом пропорция пациентов с бактериальными инфекциями составила 6,9 % (95 % ДИ–4, 3–9, 5 %) [6]. Лучевая диагностика COVID-19 очень важна, так как КТ может быть первым исследованием, которое отчетливо демонстрирует признаки вирусного поражения легких, позволяет оценить тяжесть течения и неблагоприятные прогностические признаки.
Цель исследования – изучить частоту развития, течение и исходы пневмонии при COVID-19 у больных туберкулезом легких в Пермском крае.
Материалы и методы исследования
В Пермском крае на базе ГБУЗ ПК «Краевой фтизиопульмонологический медицинский центр» в июне 2020 г. было развернуто отделение для лечения туберкулеза, сочетанного с COVID-19, где находились 74 пациента. Проведен ретроспективный анализ клинико-рентгенологических данных у больных туберкулезом в сочетании с COVID-19 с вирусно-бактериальными пневмониями (n = 21). Полученные данные обрабатывались с помощью программы Биостатистика, Microsoft Excel 2010, Медицинская статистика. Рассчитано значение ОШ (отношения шансов), показывающее, во сколько раз шансы исхода в основной группе выше, чем в контрольной. Различия показателей считались статистически значимыми при p < 0,05.
Результаты исследования и их обсуждение
Развитие вирусно-бактериальной пневмо- нии зарегистрировано у 21 пациента (28,4 %), из них в возрасте старше 50 лет – у 6 чел. (28,6 %). Пациенты кроме COVID-19 имели фоновые заболевания: активная форма туберкулеза – 18 чел. (85,7 %), остаточные изменения перенесенного туберкулеза легких – 3 чел. (14,3 %). Из 21 пациента с пневмонией ВИЧ-инфекция установлена у 8 чел. (38,1 %). У 74 пациентов с туберкулезом, сочетанным с COVID-19, в структуре сопутствующей патологии преобладала ВИЧ-инфекция – у 23,8 % / 17 чел. (CD4 – 274,44 ± 95,42 кл/мл), ХНЗЛ и заболевания сердечно-сосудистой системы – у 18,9 %/14 и 16,2 %/12 чел. соответственно (рис. 1).
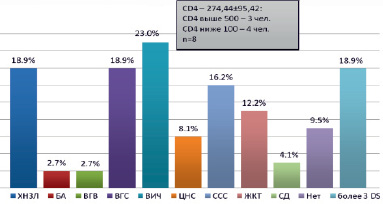
Рис. 1. Частота и структура сопутствующей патологии у пациентов с туберкулезом, сочетанным с COVID-19, n = 74
Структура клинических форм туберкулеза представлена следующими клиническими формами: диссеминированный туберкулез легких – 4 чел. (22,2 %), генерализованный туберкулез – 4 чел. (22,2 %), инфильтративный туберкулез легких в фазе распада – 5 чел. (27,8 %), фиброзно-кавернозный туберкулез легких – 2 чел. (11,1 %), туберкулез внутригрудных лимфатических узлов – 3 чел. (16,7 %). В общем количестве пациентов преобладали инфильтративный – 22/29,7 %, диссеминированный – 33/44,6 % формы туберкулеза, фаза распада регистрировалась в 58,1 %/43 пациента (рис. 2).
Тяжелое течение пневмонии (пребывание в ОРИТ) отмечалось у 13 пациентов (61,9 %), из них: в возрасте старше 50 лет – 3 чел. (14,3 %), с ВИЧ-инфекцией – 4 чел. (19,0 %). По сравнению, у 74 пациентов НКВИ тяжелое течение диагностировано у 12/17,6 %, средней тяжести – у 13/18,9 % чел. (рис. 3). На ИВЛ с присоединенной пневмонией находились 4 чел. (19,0 %). Развитие летального исхода у 8 чел. (38,1 %), из них: в возрасте старше 50 лет – 2 чел. (9,5 %), с ВИЧ-инфекцией – 3 чел. (14,3 %).
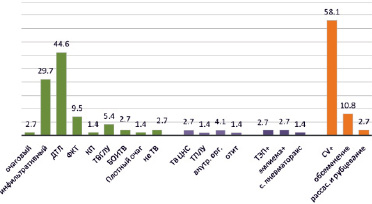
Рис. 2. Частота и структура клинических форм туберкулеза у пациентов с сочетанием с COVID-19, %, n = 74
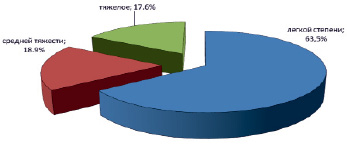
Рис. 3. Распределение по тяжести состояния пациентов с туберкулезом, сочетанным с COVID-19, n = 74
В клинической картине присутствовали следующие симптомы: повышение температуры у всех пациентов (100 %) и у большинства – кашель с мокротой (81 %). Данные симптомы неспецифичны и характерны не только для пневмонии, но и для туберкулеза легких.
Установлены изменения лабораторных показателей: лейкоцитоз – у 14 чел. (66,7 %), лейкопения – у 5 чел. (23,8 %), ОАК был без изменений только у 2 чел. (9,5 %); повышение С-реактивного белка (СРБ): 4+ – 6 чел. (28,6 %), 3+ – 4 чел. (19,0 %), 2+ – 4 чел. (19,0 %), 1+ – 5 чел. (23,8 %), отрицательный – только 2 чел. (9,5 %). Снижение скорости клубочковой фильтрации (СКФ), рассчитанной по формуле CKD-EPI: 15–29 мл/мин/1,73м2 – 4,8 %/1чел.; 30–44 мл/мин/1,73м2 –14,3 %/3 чел.; 45–59 мл/мин/1,73м2 – 19,0 %/4 чел.
Большинство пациентов (85,7 %) имели снижение сатурации кислорода менее 95 %, из них: менее 90 % – 4 чел. (19,0 %), 90–92 % – 4 чел. (19,0 %), 93–95 % – 10 чел. (47,6 %). Только 3 чел. (14,3 %) имели сатурацию более 95 %.
Рентгенологическое исследование проводилось методами компьютерной томографии (КТ) ОГК (12 чел./57,1 %) и обзорной рентгенографии ОГК (9 чел./42,9 %). При КТ ОГК нет патогномоничных признаков COVID-19, но отмечают часто встречающиеся проявления в виде уплотнений по типу матового стекла, как правило, изменения двусторонние, периферически расположенные, преимущественно в базальных отделах легких [3–5]. Вопрос о наличии пневмонии решался комплексно на основании клинических, лабораторных данных и оценки динамики рентгенологических изменений. Анализ рентген-архива пациентов позволил выявить на фоне имеющихся туберкулезных изменений в легких появление новых теней, характерных для пневмонии. При КТ ОГК выявлены следующие новые изменения: двусторонние изменения по типу матового стекла – 7 чел. (58,3 %), консолидации – 1 (8,3 %) двусторонние инфильтративные изменения – 4 (33,3 %). При обзорной рентгенографии ОГК – двусторонние инфильтративные изменения – 18 чел. (85,7 %), односторонние инфильтративные изменения – 3 чел. (14,3 %).
В анализах мокроты на вторичную флору обнаружены следующие возбудители: Streptococcus pneumoniae – 23,8 %/5 чел., Staphylococcus aureus – 14,3 %/3 чел., Haemophilus influenzae – 14,3 %/3 чел., Klebsiella pneumoniae – 9,5 %/2 чел., Escherichia coli – 14,3 %/3 чел., Moraxella catarrhalis – 4,8 %/1 чел., не установлен возбудитель – 19,0 %/4 человека. Выявление у большинства пациентов с COVID-19 бактериальных возбудителей, новые инфильтративные изменения при рентгенологическом исследовании, характер течения говорят о вирусно-бактериальной этиологии пневмонии.
Лечение пациентов проводилось в соответствии с Временными методическими рекомендациями «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Версия 7» (утв. Министерством здравоохранения РФ 3 июня 2020 г.).
Всем больным проводилось этиотропное (противовирусное лечение) – гидроксихлорохином, умифеновиром и интерфероном-альфа. Антибактериальное лечение включало следующие комбинации анти- бактериальных препаратов: азитромицин + цефтриаксон – 4 чел./19,0 %; левофлоксацин + меропенем – 4 чел./19,0 %; азитромицин + левофлоксацин – 7 чел./33,3 %; линезолид + левофлоксацин – 6 чел./25,7 %. На кислородтерапии в прон-позиции находились 8 чел./38,1 %, на ИВЛ – 4 чел./19,0 %. С патогенетической целью 14 пациентов/66,7 % получали глюкокортикостероиды (дексаметазон), всем пациентам проводилась гепаринотерапия с целью профилактики развития коагулопатии. Противотуберкулезное лечение по соответствующему режиму химиотерапии (РХТ) корректировалось с учетом взаимодействия с гидроксихлорохином для нивелирования побочных действий.
При ретроспективном анализе можно говорить о том, что многие пациенты имели неспецифические жалобы респираторного или общего характера и изменения лабораторных показателей характерные как для пневмонии, так и для туберкулеза легких. Большинство пациентов (85,7 %) имели снижение сатурации кислорода менее 95 % (p < 0,01). В отличие от больных пневмонией, снижение сатурации легких у больных туберкулезом характерно лишь для запущенных форм туберкулеза и развивается медленно. Ведущим в постановке диагноза является рентгенологический метод. Диагностическими трудностями при этом является наличие туберкулезных изменений в легких. В случае невозможности проведения КТ, традиционная рентгенография в оценке вирусного поражения легких показала достаточную информативность, особенно возможность её использования при оценке изменений в условиях реанимации. Развитие пневмонии у больных с сочетанием COVID-19 и туберкулезной инфекции наблюдалось у 28,4 %, что чаще (p < 0,01), чем в популяции (по данным метаанализа 24 исследований – 6,9 % больных [6]). Летальность составила 38,1 % среди больных туберкулезом в сочетании с COVID-19 пневмонией. По данным федерального мониторинга ситуации по туберкулезу в сочетании с COVID-19 в Российской Федерации (на 17.05.2021) заболело 4428, а умерло 6,4 % больных. Летальность среди больных туберкулезом при COVID-19 пневмонии выше, чем у больных COVID-19 без пневмонии (p < 0,01).
Для выявления предикторов неблагоприятного исхода проведено сравнение лабораторных показателей у умерших (1 группа) и выживших (2 группа) больных с сочетанием COVID-19 пневмонии и туберкулезной инфекции. Рассчитано значение отношения шансов (ОШ), показывающее, во сколько раз шансы исхода в первой группе выше, чем во второй. Не получено различий в 1 и 2 группах по уровню эритроцитов, гемоглобина, палочкоядерных нейтрофилов, лимфоцитов, моноцитов, эозинофилов, СРБ, фибриногена, МНО, показателей функции печени. Различия получены по следующим показателям: лейкопения (ОШ = 12,0; p = 0,09), тромбоцитопения (ОШ = 5,5; p = 0,22), снижение скорости клубочковой фильтрации (СКФ) (ОШ = 16,5; p = 0,02). Достоверное различие показателей определено только для снижения скорости клубочковой фильтрации (СКФ).
Заключение
1. Развитие пневмонии у больных с сочетанием COVID-19 и туберкулезной инфекции в Пермском крае встречалось чаще, чем в популяции (p < 0,01).
2. Большинство пациентов (85,7 %) с пневмонией имели снижение сатурации кислорода менее 95 % (p < 0,01).
3. Достоверным предиктором неблагоприятного исхода пневмонии у больных с сочетанием COVID-19 и туберкулезной инфекции было снижение СКФ.
Исследование не имело спонсорской поддержки. Все авторы принимали участие в разработке концепции и дизайна исследования и написании рукописи. Окончательная версия рукописи одобрена всеми авторами. Авторы не получали гонорар за исследование.
Библиографическая ссылка
Шурыгин А.А., Макарова Е.А., Ширинкина А.Е. ПНЕВМОНИИ ПРИ COVID-19 У БОЛЬНЫХ ТУБЕРКУЛЕЗОМ ЛЕГКИХ В ПЕРМСКОМ КРАЕ // Научное обозрение. Медицинские науки. 2021. № 5. С. 49-53;URL: https://science-medicine.ru/en/article/view?id=1212 (дата обращения: 30.04.2026).
DOI: https://doi.org/10.17513/srms.1212
 science-review.ru
science-review.ru