Scientific journal
Научное обозрение. Медицинские науки
ISSN 2500-0780
ПИ №ФС77-57452
REPEATED LONG-TERM APPLICATION OF THE OZURDEX DEXAMETHASONE IMPLANT IN TREATING DIFFUSE CYSTOID MACULAR EDEMA SECONDARY TO NON-INFECTIOUS UVEITIS IN A PATIENT WITH AUTOIMMUNE SPONDYLOARTHRITIS
В настоящее время воспалительные заболевания сосудистого тракта являются актуальной проблемой в структуре офтальмопатологии и занимают 15–75%, по данным разных источников, и частота их неуклонно растет с показателем заболеваемости до 50–100 случаев на 100 тыс. населения [1-3]. В структуре инвалидности увеиты составляют 25–30%, их начало в основном фиксируется в возрасте 30-35 лет [2]. Воспалительные заболевания сосудистого тракта характеризуются длительным хроническим течением и частыми рецидивами.
На основании классификации увеитов 2008 г., разработанной международной исследовательской группой по изучению увеитов International Uveitis Study Group (IUSG), увеиты по этиологическому признаку разделяют на инфекционные (бактериальные, вирусные, грибковые, паразитарные), неинфекционные (ассоциированные и не ассоциированные с системными заболеваниями) увеиты и поражение увеального тракта, имитирующее увеит, в рамках так называемых маскарадных синдромов (опухолевых и неопухолевых) [4]. Неинфекционные увеиты распространены гораздо шире, чем инфекционные. На долю увеитов, ассоциирующихся с системными заболеваниями, в основе патогенеза которых лежат аутоиммунные и аутовоспалительные иммунопатологические механизмы, приходится до 30% всех увеитов [5; 6].
Условием правильного лечения увеита, позволяющим предотвратить тяжелую потерю зрения, является установление причины воспалительного процесса. Значительное место в диагностике неинфекционного увеита занимает тесное сотрудничество офтальмологов и ревматологов, о чем свидетельствует исследование SENTINEL, проведенное в Испании, в котором среди 798 пациентов с передним увеитом у 68% был выявлен аксиальный спондилоартрит [7].
По литературным данным, первостепенная роль в патогенезе неинфекционных увеитов, ассоциированных с системными заболеваниями, принадлежит нарушениям в процессах иммунной регуляции с активацией аутоиммунных реакций при участии S-антигена сетчатки, а также путем избыточного формирования патологических иммунных комплексов и торможения процессов их элиминации [2; 8].
Практически при всех вариантах течения синдромальных увеитов наиболее вероятной причиной снижения зрения является хронический макулярный отек (МО), частота которого достигает 30–40%. Нередко МО развивается на почве увеита даже на фоне полной ремиссии этиологически значимого аутоиммунного заболевания организма. Опасность МО связана с длительными сроками его разрешения с нарушением микроструктуры макулы, влекущими за собой функциональные потери различной степени тяжести. Поэтому выявление МО, связанного с синдромальным увеитом, является показанием к проведению кортикостероидной терапии даже при отсутствии признаков воспалительной активности основного (этиологического) заболевания [2; 9].
Одним из основных патогенетических методов лечения МО при синдромальных увеитах является системное и местное введение кортикостероидов [2; 10].
Начиная с 2016 года в лечении МО при синдромальных увеитах постановлением Минздрава России был разрешен кортикостероидный имплантат «Озурдекс» для интравитреального введения (рег. № ЛП-001913), поддерживающий терапевтическую концентрацию кортикостероидов внутри глаза сроком до шести месяцев, что позволяет достигать максимального лечебного эффекта с повышением функции фоторецепторов без побочных эффектов системного характера [11-13]. Группа спондилоартритов включает: аксиальный спондилоартрит, анкилозирующий спондилит и нерентгенологический аксиальный спондилоартрит, псориатический спондилоартрит, реактивные артриты, артриты при воспалительных заболеваниях кишечника и недифференцированные спондилоартриты [14; 15]. Ранее перенесенный, или активный увеит, подтвержденный офтальмологом, принадлежит к числу классификационных критериев ASAS (Assessment of Spondyloarthritis International Society), использующихся для диагностики аксиального и периферического спондилоартрита [16-18]. Увеит, ассоциирующийся со спондилоартритом, классифицируется как HLA-B27-позитивный увеит [19; 20]. Женщины более склонны к развитию двустороннего поражения глаз.
Цель исследования – анализ результатов лечения двустороннего рецидивирующего макулярного отека, индуцированного неинфекционным увеитом, ассоциированным с системным заболеванием – аутоиммунным спондилоартритом.
Материал и методы исследования
Пациентка К., 1983 г. р., обратилась в Тамбовский филиал МНТК в мае 2021 года с жалобами на постепенное снижение зрения с размытостью контуров на оба глаза с марта 2021 года.
Из анамнеза: пациентка наблюдается и лечится в институте ревматологии с диагнозом: спондилоартрит, HLAB27 позитивный, активность – высокая с внеаксиальными (дактилит) и внескелетными (задний увеит) проявлениями, ФН- 1.
Диагноз офтальмолога при поступлении от 20.05.2021: макулярный отек, увеит, ангиит сетчатки, неврит зрительного нерва на оба глаза.
VIS OD = 0,5 н/к; ВГД 15,60 мм рт. ст.
VIS OS = 0,8 н/к; ВГД 16,50 мм рт. ст.
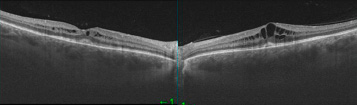
Рис. 1. ОКТ правого и левого глаза при обращении в мае 2021 года
В-скан OU: незначительная бугристость оболочек в центральной зоне; значительные помутнения в стекловидном теле диффузной формы, эхогенность средняя.
Структурная ОКТ макулярной зоны правого и левого глаза при обращении в мае 2021 года: кистовидный макулярный отек, утолщение наружных сегментов фоторецепторов (рис. 1).
OU: Спокойные. Передний отрезок не изменен.
Глазное дно: ДЗН незначительно гиперемирован, границы четкие. В макуле плоский кистовидный отек с небольшой зоной атрофии ПЭ. Сосуды 1 и 2 порядка не изменены. В верхнем сегменте артерии 3, 4, и 5 порядка сужены с небольшими периваскулярными муфтами. В нижнем сегменте на периферии выраженное сужение артерий и вен до нитевидных (изменения симметричные).
Лечение проводилось совместно с ревматологом, который корректировал терапию общего заболевания. В течение двух месяцев офтальмологами проводились парабульбарные инъекции дипроспана с интервалом 2 недели. Состояние ДЗН нормализовалось. Количество периваскулярных муфт значительно уменьшилось. В отношении макулярного отека на фоне лечения сначала также наблюдалась положительная динамика, но затем последовало постепенное снижение эффекта терапии с нарастанием отечности сетчатки в центре. Через 2 месяца лечения дипроспаном с недолгим успехом было принято решение о начале терапии с применением интравитреального имплантата дексаметазона Озурдекс. Параллельно пациентка проходила лечение у ревматолога.
Результаты исследования и их обсуждение
В июле 2021 г. с интервалом в 2 дня были выполнены интравитреальные инъекции Озурдекса в оба глаза. Через 1 месяц после инъекций по данным ОКТ отмечалась отчетливая положительная динамика: на правом глазу уменьшение количества и размеров интраретинальных кист, на левом глазу полная резорбция интраретинальных кист (рис. 2). Пациентка отметила восстановление зрения.
Острота зрения:
VIS OD = 0,8 – Cyl 0,5Д ax 100 = 1,0; ВГД 31,50 мм рт. ст.
VIS OS =0,9 – Cyl 0,5Д ax 75 = 1,0; ВГД 24,20 мм рт. ст.
Пациентке были назначены гипотензивные капли (дорзопт 2 раза в день в оба глаза), которые позволили нормализовать ВГД.
Действие препарата сохранялось 4 месяца, до ноября 2021 года, после чего пациентка отметила снижение остроты и качества зрения на оба глаза (рис. 3).
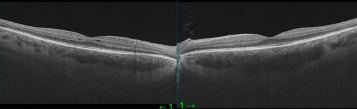
Рис. 2. ОКТ правого и левого глаза через 1 месяц после интравитреального введения Озурдекса в оба глаза
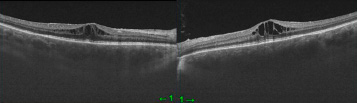
Рис. 3. ОКТ правого и левого глаза через 4 месяца после ИВВО в оба глаза
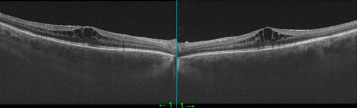
Рис. 4. ОКТ правого и левого глаза (январь 2022 года) через 1 месяц после ИВВ Афлиберцепта
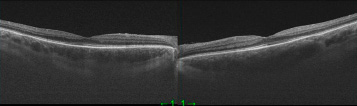
Рис. 5. ОКТ правого и левого глаза через 1 месяц (март 2022 года) после ИВВО (третья инъекция)
Острота зрения снизилась:
VIS OD = 0,6+0,75Д – Cyl 0,5Д ax 115 = 0,7; ВГД 14,40 мм рт. ст.
VIS OS =0,7+0,5Д – Cyl 0,5Д ax 80 = 0,8; ВГД 15,50 мм рт. ст.
ВГД на гипотензивных каплях (дорзопт 2 раза в день в оба глаза) компенсировано.
На ОКТ вновь появился кистовидный макулярный отек на обоих глазах.
Учитывая рецидив макулярного отека, было принято решение о повторном ИВВО в оба глаза.
В ноябре 2021 года с интервалом введения в 1 неделю выполнено ИВВО в оба глаза.
Через 1 месяц после повторного ИВВО в оба глаза (в декабре 2021 года) не было получено никакой положительной динамики ни по остроте зрения, ни по картине ОКТ – сохранялся кистовидный макулярный отек на оба глаза.
С учетом отсутствия положительной динамики принято решение с целью сохранения центральной зоны сетчатки провести дополнительное лечение ингибиторами ангиогенеза. В декабре 2021 года проведено ИВВ Афлиберцепта в оба глаза.
Через 1 месяц (в январе 2022 года) после лечения ингибиторами ангиогенеза острота зрения правого глаза оставалась без значимых изменений. По данным ОКТ отмечено сохранение кистовидного отека. Необходимого ответа на лечение получено не было (рис. 4).
В связи с тем что практически отсутствовал эффект от ингибиторов ангиогенеза и сохранялись выраженные жалобы на снижение и качество зрения, затруднения в профессиональной деятельности пациентки, лечение было продолжено (совместно с ревматологами) кортикостероидами: в данном случае введение Озурдекса было выполнено в феврале 2022 г., то есть через 3 месяца после второго введения Озурдекса.
При обследовании через 1 месяц (март 2022 года) после ИВВО отмечено улучшение качества и остроты зрения до 1,0 и изменение данных ОКТ с восстановлением структуры макулярной зоны (рис. 5).
Эффект от Озурдекса вновь продержался 3 месяца, и в мае 2022 г. пациентка отметила снижение зрения на правый глаз до 0,4. В левом глазу острота зрения сохранялась 0,9. ВГД на оба глаза оставалось в пределах нормы на двухкратном закапывании дорзопта в оба глаза.
И вновь, с учетом того, что при данном течении заболевания у данной пациентки Озурдекс «работает» в среднем 3 месяца, а также жалоб на снижение зрения и его качество, было принято решение о дальнейшем продолжении лечения Озурдексом.
Через 10 дней после выполнения ИВВО в правый глаз, в мае 2022 года, пациентка отметила снижение качества зрения на левый глаз, тогда как на правом глазу состояние улучшилось после ИВВО уже через две недели.
01.06.2022 выполнено ИВВО на левый глаз с улучшением зрения и восстановлением картины ОКТ.
Через 2 недели после введения Озурдекса, на фоне нормальной картины ОКТ обоих глаз пациентка начала жаловаться на небольшое затуманивание зрения обоих глаз, больше на правый. При осмотре было выявлено помутнение в центральной зоне задней капсулы хрусталика, справа чуть больше. Помутнения в хрусталиках постепенно прогрессировали.
Клиника наблюдения через год лечения (июнь 2022 года):
VIS OD = 0,5 н/к; ВГД 16,70 мм рт. ст.
VIS OS =0,6 н/к; ВГД 17,40 мм рт. ст. (дорзопт 2 раза в день в оба глаза).
В-скан OU: умеренные помутнения в стекловидном теле диффузной формы, эхогенность средняя.
OU: В хрусталиках субкапсулярные центральные помутнения.
OU: ДЗН бледно-розовый, контуры четкие. Макулярная зона без особенностей.
Структурная ОКТ макулярной зоны правого и левого глаза в пределах нормы.
21.06.22 и 28.07.22 была выполнена факоэмульсификация катаракты с имплантацией ИОЛ на правый, затем левый глаз с восстановлением остроты зрения на оба глаза до 1,0 и отчетливой положительной субъективной динамикой. Картина ОКТ обоих глаз после факоэмульсификации катаракты сохранялась нормальной.
Через 1 месяц (в августе 2022 г.) после ФЭК+ИОЛ (на левый глаз) пациентка вновь заметила постепенное снижение зрения сначала на правый, затем на левый глаз, с появлением отека в макулярной зоне по ОКТ (рис. 6).
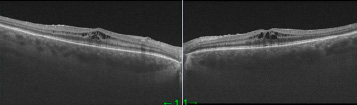
Рис. 6. ОКТ правого и левого глаза через 1 месяц после хирургического лечения катаракты (конец августа 2022 года)
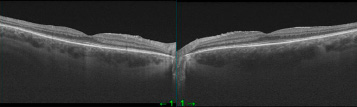
Рис. 7. ОКТ правого и левого глаза через 1 месяц после ИВВО (октябрь 2022 года)
Острота зрения снизилась на оба глаза:
VIS OD = 0,6; ВГД 19,40 мм рт. ст.
VIS OS =0,4-0,5Д – Cyl 0,5Д ax 105 = 0,7; ВГД 20,50 мм рт. ст.
ВГД компенсировано на гипотензивных каплях (дорзопт 2 раза в день в оба глаза).
И вновь действие Озурдекса продлилось в среднем 3 месяца. Возможно, очередному рецидиву отека в макулярной области также поспособствовало хирургическое лечение катаракты с имплантацией ИОЛ. Снижение качества жизни пациентки послужило основанием к очередному ИВВО на оба глаза.
31.08.22 и 7.09.22 выполнено ИВВ Озурдекса в правый и левый глаз соответственно с восстановлением зрения до 1,0 и данных ОКТ через 1 месяц (рис. 7).
Пациентка постоянно находится под наблюдением ревматолога: на фоне терапии секукинумабом по 150 мг 1 раз в месяц (в течение последних 10 месяцев) и азатиоприном по 3 таблетки в день (в течение последних 5 месяцев) пациентку продолжают беспокоить боли во 2 пальце правой стопы. При посещении лечащего ревматолога 21.09.2022 (институт ревматологии им. В.А. Насоновой) подтвержден диагноз. Рекомендовано продолжение общей терапии с заменой одного из препаратов.
На этот раз эффект Озурдекса продержался также 3 месяца (до декабря 2022 года), и вновь возникли жалобы на снижение качества зрения (затуманивания) на оба глаза. Поскольку пациентка активно работает, она вновь была пролечена: 7.12.22 и 20.12.22 выполнено ИВВ Озурдекса в оба глаза.
Через 1 месяц (январь 2023 года) жалобы и ОКТ – изменения сохранялись на левый глаз, тогда как на правом глазу отмечена явная положительная динамика. ОКТ левого глаза полностью восстановилась к третьему месяцу (март 2023 года) после лечения Озурдексом с полным исчезновением жалоб.
Спокойный период на этот раз продлился 4 месяца (последняя инъекция была в декабре 2023 года). Макулярный отек на оба глаза появился в апреле 2023 года, т.е. период действия Озурдекса увеличился на 1 месяц по сравнению с предыдущим лечением (рис. 8).
Учитывая настойчивые жалобы пациентки на снижение зрения и его качества, а также на основании данных ОКТ 7.04.2023 и 14.04.2023. пациентке провели ИВВ Озурдекса в оба глаза. Эффект был получен уже через 2 недели (рис. 9).
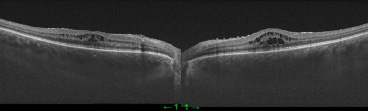
Рис. 8. ОКТ правого и левого глаза через 4 месяца после последнего ИВВО на оба глаза (апрель 2023 г.)
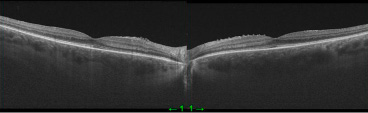
Рис. 9. ОКТ правого и левого глаза через 2 недели после последнего введения Озурдекса (конец апреля 2023 г.)
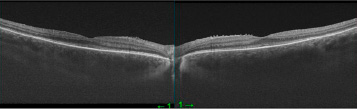
Рис. 10. ОКТ правого и левого глаза через 1 неделю после последнего введения Озурдекса (август 2023 года)
При очередном обследовании 19.04. 2023 врачом-ревматологом у пациентки была отмечена положительная динамика течения основного заболевания на фоне терапии адалимумабом (Хумира) 1 раз в 2 недели (с октября 2022 г.) и азатиоприном 3 таблетки в день (в течение последних 12 месяцев) по клиническим и объективным признакам со стороны суставов и глаз. Диагноз: М46.8, спондилоартрит, HLAB27 позитивный, активность – низкая с внеаксиальными (дактилит) и внескелетными (задний увеит) проявлениями, ФН-1.
И снова эффект лечебного действия Озурдекса продержался 4 месяца, по истечении которых выявлено небольшое рецидивирование кистовидного отека с появлением жалоб на снижение зрения и снижение качества жизни. Учитывая настойчивые жалобы пациентки на снижение возможности активно трудиться по своей профессии, 4.08.2023 и 11.08.2023 выполнили ИВВО в левый и правый глаз соответственно.
И уже через 1 неделю был получен эффект с восстановлением профиля макулы (рис. 10) и исчезновением жалоб. Острота зрения на оба глаза 1,0. ВГД 16 и 17 мм рт. ст. соответственно на двукратном закапывании дорзопта в оба глаза.
В настоящее время (октябрь 2023 года) продолжается наблюдение и лечение данной пациентки с увеитом, сопровождающимся макулярным отеком – опасным проявлением иммуновоспалительного ревматического заболевания, которое в случае поздней диагностики и терапии становится одной из наиболее коварных причин тяжелой потери зрения. Лечение с помощью препарата Озурдекс позволяет нашей пациентке продолжать трудиться на прежней работе (экономист). Безусловно, в ее жизни существуют определенные ограничения, связанные с заболеванием, частыми интравитреальными инъекциями, необходимостью наблюдаться у специалистов. Но тем не менее благодаря лечению имплантатами стероидов стало возможным нормализовать и поддерживать состояние сетчатки, сохранять полную остроту зрения и работоспособность пациентки.
Заключение
Мультидисциплинарный подход при лечении увеитов на фоне иммуновоспалительных ревматических заболеваний абсолютно необходим для лечения таких пациентов. Существующие алгоритмы терапии больных иммуновоспалительными ревматическими заболеваниями с увеитами, безусловно, эффективны. При этом каждый пациент индивидуален и требует персонализированного подхода, о чем свидетельствует представленный клинический случай. Абсолютно очевидна перспективность и эффективность интравитреального введения имплантата Озурдекс для лечения всех проявлений увеита, и в частности макулярного отека с его возможными трагическими последствиями для зрения.
Библиографическая ссылка
Яблокова Н.В., Гойдин А.П. КЛИНИЧЕСКИЙ СЛУЧАЙ МНОГОКРАТНОГО ДЛИТЕЛЬНОГО ПРИМЕНЕНИЯ ИМПЛАНТАТА ДЕКСАМЕТАЗОНА ОЗУРДЕКС ПРИ ЛЕЧЕНИИ ДИФФУЗНОГО КИСТОВИДНОГО МАКУЛЯРНОГО ОТЕКА НА ФОНЕ НЕИНФЕКЦИОННОГО УВЕИТА У ПАЦИЕНТКИ С АУТОИММУННЫМ СПОНДИЛОАРТРИТОМ // Научное обозрение. Медицинские науки. 2024. № 1. С. 26-33;URL: https://science-medicine.ru/en/article/view?id=1382 (дата обращения: 08.05.2026).
DOI: https://doi.org/10.17513/srms.1382
 science-review.ru
science-review.ru