Scientific journal
Научное обозрение. Медицинские науки
ISSN 2500-0780
ПИ №ФС77-57452
A CLINICAL EXAMPLE OF AN ATYPICAL COURSE OF TUBERCULOSIS ON THE BACKGROUND OF INFECTION CAUSED BY THE HUMAN IMMUNODEFICIENCY VIRUS
Введение
Туберкулез в Российской Федерации является одной из главных инфекций у лиц, инфицированных вирусом иммунодефицита человека (ВИЧ) [1, 2]. Выраженность клинического проявления туберкулеза у ВИЧ-инфицированных в значительной степени зависит от угнетения клеточного иммунитета. На начальной стадии, когда показатели иммунитета остаются достаточно высокими, проявления туберкулеза не отличаются от клинической и рентгенологической картины у ВИЧ-отрицательных пациентов. На поздних стадиях ВИЧ-инфекции на фоне выраженного иммунодефицита туберкулезный процесс становится более распространенным, с наклонностью к диссеминации, с множественными внелегочными локализациями. На поздних стадиях развиваются наиболее тяжелые, остропрогрессирующие и распространенные процессы. Туберкулезные изменения в легких у больных ВИЧ-инфекцией отличаются более частым развитием прикорневой аденопатии, милиарных высыпаний, наличием преимущественно интерстициальных изменений и образованием плеврального выпота. Примерно в половине всех случаев туберкулез опережает другие проявления синдрома приобретенного иммунодефицита в среднем на 2 года [3, 4].
Более высокая эффективность комплексной антиретровирусной и противотуберкулезной терапии объясняется восстановлением и нормализацией иммунных реакций организма [5]. Наличие тяжелых оппортунистических инфекций в значительной степени осложняет течение туберкулезного процесса и затрудняет организацию полноценной химиотерапии, что приводит к высокой летальности больных от туберкулеза на поздних стадиях ВИЧ-инфекции.
Цель исследования – рассмотреть особенности протекания туберкулезного процесса на фоне ВИЧ-инфекции на клиническом примере.
Материалы и методы исследования
Пациентка К., 47 лет, инвалид 2 группы по туберкулезу, постоянный житель села, дети (дочь 23 года и сын 20 лет) проживают отдельно. Имеет вредные привычки – курит, злоупотребляет алкоголем, ранее употребляла наркотические препараты. С 2000 г. наблюдается в Центре по профилактике и борьбе с инфекционными заболеваниями с диагнозом: ВИЧ-инфекция, стадия 4Б, фаза прогрессирования. Антиретровирусную терапию (АРВТ) получала нерегулярно.
Туберкулез легких выявлен впервые в 2011 г. при обращении к терапевту. С диагнозом: Инфильтративный туберкулез верхней доли правого легкого в фазе распада, обсеменения, лечилась стационарно в Волгоградском областном клиническом противотуберкулезном диспансере (ГБУЗ ВОКПД) и затем амбулаторно нерегулярно. В 2018 г. туберкулезный процесс трансформировался в фиброзно-кавернозную форму, выделение микобактерий туберкулеза с мокротой отсутствовало. В январе 2022 г. лечение прервала.
С 14.03.2022 по 01.04.2022 находилась на стационарном лечении в инфекционном отделении с диагнозом: Коронавирусная инфекция COVID-19, вирус не идентифицирован, среднетяжелая форма. Двусторонняя полисегментарная пневмония средней степени тяжести.
Получала противовирусную терапию (согласно версии 15 клинических рекомендаций по лечению коронавирусной инфекции) – фавипиравир, эниксум, дексаметазон, цефтриаксон, омепразол. Выписана с выздоровлением по поводу коронавирусной инфекции (контрольная мультиспиральная компьютерная томография органов грудной клетки без признаков вирусного поражения легких) с рекомендацией лечения у фтизиатра. От лечения в противотуберкулезном стационаре пациентка отказалась, амбулаторно противотуберкулезные препараты не принимала.
В сентябре 2022 г. отмечала ухудшение самочувствия – кашель со слизисто-гнойной мокротой, кровохарканье, одышка при незначительной физической нагрузке. Госпитализирована в ГБУЗ ВОКПД 21.09.2022. Диагноз основной: ВИЧ-инфекция, стадия 4В, фаза прогрессирования на фоне нерегулярного приема АРВТ. Лабораторный иммунодефицит (16.03.22 CD 4 абс. 8 клеток). Лимфаденопатия.
Вторичные инфекции: Фиброзно-кавернозный туберкулез легких в фазе инфильтрации, обсеменения МБТ (-).
Осложнения: Кровохарканье. Гипохромная анемия средней степени тяжести. Полиорганная недостаточность (почечная недостаточность, хроническая легочно-сердечная недостаточность, синдром эндогенной интоксикации). Белково-энергетическая недостаточность. Персистирующий оральный кандидоз.
Отмечалось развитие почечной недостаточности (мочевина крови 22,9 ммоль/л, креатинин крови 387 мкмоль/л). В общем анализе крови явления гипохромной анемии (гемоглобин 66 г/л, эритроциты 2,7*10*12, цветовой показатель 0,73), лейкопения (лейкоциты 1,9*10*9), выраженные воспалительные изменения (скорость оседания эритроцитов 71 мм/ч). В мокроте многократно методами микроскопии с окраской по Цилю–Нильсену, посев на плотные и жидкие питательные среды, микобактерии туберкулеза (МБТ) не выявлены.
Мультиспиральная компьютерная томография органов грудной клетки (МСКТ ОГК) от 24.10.22. Справа и слева во всех отделах легких определяются множественные полиморфные очаги и сливные фокусы инфильтрации с нечеткими, местами четкими контурами, размером до 80*64 мм, в структуре некоторых кальцинированные включения. Во всех отделах легких фиброзные полости размером до 48*25 мм с инфильтрацией (рис. 1).
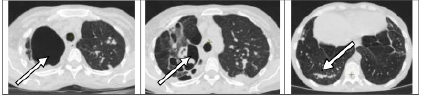
Рис.1. МСКТ органов грудной полости больной К. от 24.10.2022 (описание в тексте)
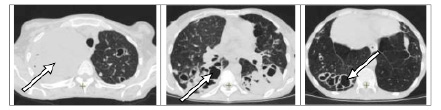
Рис. 2. МСКТ органов грудной полости больной К. от 26.10.2023 (описание в тексте)
В связи с длительной неэффективной противотуберкулезной химиотерапией переведена на 4 эмпирический режим (пиразинамид, этамбутол, протионамид, теризидон, левофлоксацин). Отмечена положительная клиническая динамика (уменьшение интоксикационного, бронхолегочного синдромов, прибавила в весе 7 кг, снижение креатинина крови до 103 мкмоль/л). Пациентка самовольно покинула стационар 20.12.2022 г., амбулаторно противотуберкулезные и антиретровирусные препараты принимала нерегулярно.
Ухудшение общего самочувствия с августа 2023 г., когда усилилась одышка при физической нагрузке, общая слабость, возобновилось кровохарканье. Госпитализирована в ГБУЗ ВОКПД 23.10.2023 в состоянии средней степени тяжести. Правильного астенического телосложения, пониженного питания (рост 154 см, вес 37 кг). Кожные покровы и видимые слизистые оболочки бледные. В надключичной области справа пальпируется увеличенный лимфатический узел 1,5*1,5 см, безболезненный, не спаян с окружающими тканями. ЧД 22 в мин, ЧСС 96 в мин, АД 100/77 мм рт. ст. Сатурация кислорода 95 % без кислородной поддержки. При аускультации в легких дыхание ослаблено, по всем легочным полям сухие хрипы. Тоны сердца приглушены, ритм правильный, ускоренный. Живот мягкий, безболезненный при пальпации во всех отделах. Печень выступает из-под края реберной дуги на 2 см, эластичная, безболезненная. Периферических отеков нет.
В общем анализе крови сохранялись явления гипохромной анемии, лейкопения, лимфопения, воспалительная реакция (гемоглобин 104 г/л, эритроциты 4,12*10*12, тромбоциты 168*10*9, лейкоциты 4,2*10*9, лимфоциты 10 %, скорость оседания эритроцитов 51 мм/ч). В мокроте методами микроскопии, полимеразно-цепной реакции, посева на жидкие и плотные питательные среды многократно МБТ не выявлены. Выполнена пункция надключичного лимфатического узла, в пунктате неоклеток и МБТ не выявлено.
МСКТ ОГК от 26.10.23. Справа и слева во всех отделах легких на фоне выраженных фиброзных изменений определяются множественные полиморфные очаги и сливные фокусы инфильтрации с нечеткими контурами, в структуре некоторых определяются кальцинированные включения. Во всех отделах легких определяются множественные многокамерные полости деструкции размером до 109*99 мм. Полости деструкции справа в верхней доле и слева в 6 сегменте заполнены неоднородным содержимым плотностью 18–25 HU, стенки некоторых полостей неравномерно утолщены. ВГЛУ гиперплазированы до 17*10 мм (рис. 2).
Функция внешнего дыхания от 07.11.23 – нарушение вентиляции по рестриктивному типу, дыхательная недостаточность 2–3 степени. Иммунный статус 19.10.23. CD 4 абс. 98 клеток, CD 8 абс. 577 клеток, CD4/CD8 0,17, вирусная нагрузка 7300. Посев мокроты на неспецифическую флору 26.10.23 – умеренное количество N. subflava, Str. Viridans. 11.12.23 Анализ крови – выявлена ДНК цитомегаловирусной инфекции. 10.11.23 С-реактивный белок более 100 мг/мл.
Офтальмолог. Пресбиопия, ангиоретиносклероз, ретиноваскулит, ассоциированный ВИЧ. Лор. Нейросенсорная потеря слуха двусторонняя. Перфорация носовой перегородки. Инфекционист. ВИЧ-инфекция, стадия 4Б, фаза неустойчивой ремиссии на фоне АРВТ. Персистирующий оральный кандидоз. Отмечается отрицательная лабораторная динамика. Хроническая цитомегаловирусная инфекция. Хронический вирусный гепатит С. Лимфаденит надключичной области справа неуточненной этиологии. Терапевт. Кардиомиопатия смешанного генеза. Хроническая сердечная недостаточность ФК 3–4. Анемия средней степени. Умеренная белково-энергетическая недостаточность.
Заочная консультация ФГБУ «НМИЦ ФПИ» («Национальный медицинский исследовательский центр фтизиопульмонологии и инфекционных заболеваний») 28.11.23. Заключение. У пациентки сформировался фиброзно-кавернозный туберкулез легких. В настоящее время на фоне отрицательной рентгенологической динамики МБТ не выявлены при полостном распространенном процессе, с наличием легочного кровотечения. Больше данных за аспергилез легких.
Проводилась противотуберкулезная терапия (пиразинамид 1,0, протионамид 0,5, теризидон 0,5, левофлоксацин 0,5), АРВТ (ламивудин 300 мг, тенофовир 300 мг, элсульфавирин 20 мг), гемостатическая терапия, противогрибковая терапия (вориконазол 200 мг внутривенно № 4, затем флюконазол 150 мг внутривенно № 10, затем флюконазол 150 мг капсулы № 14), противовирусная терапия (ганцикловир 5 мг/кг 2 раза в день 21 день, затем поддерживающая терапия 900 мг/сутки).
На фоне проводимой терапии состояние пациентки оставалось тяжелым за счет легочно-сердечной недостаточности, интоксикационного синдрома, белково-энергетической недостаточности. Жалобы на общую слабость, кашель с вязкой мокротой, кровохарканье сохраняется, одышка при незначительной физической нагрузке, потеря аппетита, субфебрильная лихорадка.
МСКТ ОГК от 15.01.24. Справа и слева во всех отделах легких на фоне выраженных фиброзных изменений определяются множественные полиморфные очаги и сливные фокусы инфильтрации с нечеткими, некоторые с четкими контурами; в структуре некоторых определяются кальцинированные включения. Во всех отделах легких определяются множественные, многокамерные полости деструкции размером 104*99 мм. Полости деструкции справа в верхней доле и слева в 6 сегменте заполнены неоднородным содержимым плотностью 18–25 HU, стенки некоторых полостей неравномерно утолщены. Внутригрудные лимфатические узлы – одиночные гиперплазированы до 17*10 мм. По сравнению с МСКТ ОГК от 26.10.23 отмечается нарастание жидкостного компонента в полости в 6 сегменте слева (рис. 3, 4).
23.01.2024 наступило ухудшение самочувствия – усилилась общая слабость, одышка, появилось «чувство заложенности в груди», фебрильная лихорадка, кашель с большим количеством мокроты. АД 85/56 мм рт. ст. ЧСС 82 в мин. ЧД 22 в мин. Сатурация кислорода 90 % без кислородной поддержки, 95 % на кислородной поддержке 6 л/мин.
Анализ ПЦР на COVID-19, Influenzae virus A от 23.01.24 – положительно. Иммунный статус 23.01.24. CD 4 абс. 18 клеток (отмечается выраженная лабораторная отрицательная динамика). Продолжила лечение в инфекционном отделении с диагнозом: Коронавирусная инфекция, вирус идентифицирован от 23.01.24. Грипп А, вирус идентифицирован от 23.01.24.
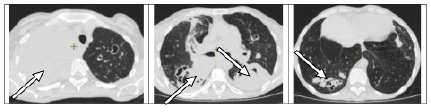
Рис. 3. МСКТ органов грудной полости больной К. от 15.01.2024 (описание в тексте)
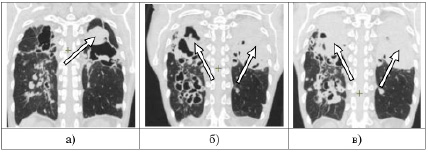
Рис. 4. МСКТ органов грудной полости больной К. в динамике: а) 24.10.2022; б) 26.10.2023; в) 15.01.2024 (описание в тексте)
Переведена для продолжения лечения в отделение реанимации ГБУЗ ВОКПД 05.02.24 в тяжелом состоянии. Жалобы на кашель с большим количеством мокроты с примесью сгустков алой крови, выраженная общая слабость, одышка в покое, усиливающаяся во время разговора. ЧД 23 в мин, ЧСС 90 в мин, АД 90/60 мм рт. ст. Сатурация кислорода 88 % на кислородной поддержке 6 л/мин.
Консультация заочная ФГБУ «НМИЦ ФПИ» от 09.02.2024. Заключение: клиническая картина и рентгенологические изменения соответствуют аспергиллезу легких. Показано назначение курса вориконазола длительно. Противотуберкулезную терапию отменить.
Проводилась трансфузия эритроцитарной массы, гемостатическая терапия (транексамовая кислота, этамзилат), АРВТ, симптоматическая терапия (верошпирон 25 мг, омепразол 20 мг). Несмотря на проводимое лечение состояние пациентки прогрессивно ухудшалось, 09.02.24 констатирована биологическая смерть при нарастающих явлениях легочно-сердечной недостаточности.
Посмертный диагноз. Основное заболевание. Болезнь, вызванная ВИЧ-инфекцией стадия 4В, фаза неустойчивой ремиссии на фоне АРВТ.
Вторичное заболевание. Фиброзно-кавернозный туберкулез легких в фазе инфильтрации МБТ (-).
Осложнения. Кровохарканье ДН 2–3 ст. ХСН ФК 3–4. Гипохромная анемия 3 ст. Белково-энергетическая недостаточность.
Сопутствующий диагноз. Аспергиллез легких. Хронический вирусный гепатит С. Кардиомиопатия смешанного генеза. Лимфаденит надключичной области справа неуточненной этиологии. Персистирующий оральный кандидоз. Хроническая цитомегаловирусная инфекция. Ретиноваскулит, ассоциированный В20. Нейросенсорная потеря слуха двусторонняя. Перенесенная коронавирусная инфекция, вирус идентифицирован от 23.01.24. Грипп А, период реконвалесценции, вирус идентифицирован 23.01.24
Протокол патологоанатомического вскрытия. В правой плевральной полости около 300 мл мутной жидкости с нитями фибрина. Ткань легкого на разрезе красного цвета, с очагами серо-розового цвета. Верхние доли обоих легких представлены множественными сливными полостями, заполненными как рыхлым, так и вязким содержимым серо-красного цвета. На разрезе в верхних долях обоих легких определяются множественные просовидные, местами сливные уплотнения, диаметром 0,1–0,2 см, серого цвета. Прикорневые и паратрахеальные лимфатические узлы диаметром до 1,5 см, серо-коричневого цвета, плотно-эластичной консистенции, местами спаяны между собой.
Гистологическое исследование. Легкие: фокусы эмфиземы, поля разрастания соединительной ткани, дистелектазы, внутрисосудистые эритростазы, эритроцитарные тромбы, внутриальвеолярный и интерстициальный отек; очаги казеозного некроза с распадом в центре, окруженные лимфоидной инфильтрацией; стенка каверны, представленная элементами грануляционной ткани, соединительной ткани, полями казеозного некроза; в части просвета альвеол макрофаги, скопление лимфоцитов, с примесью сегментоядерных лейкоцитов, фибрин; отмечается очаговая периваскулярная лейкоцитарная инфильтрация; бронхи имеют гофрированный вид, стенки бронхов утолщены, с разрастаниями соединительной ткани, инфильтрированы лейкоцитами, в просвете бронхов слизь, слущенный эпителий, лейкоциты, эритроциты, фибрин.
Патологоанатомический диагноз. Основное заболевание. Болезнь, вызванная ВИЧ-инфекцией, стадия 4В, фаза нестойкой ремиссии на фоне АРВТ (ИБ от 27.07.2000). Лабораторный иммунодефицит.
Вторичное заболевание. Фиброзно-кавернозный туберкулез легких в фазе прогрессирования МБТ (-) (подтвержденный гистологически). Оральный кандидоз. Кандидоз пищевода. Хроническая герпетическая инфекция, фаза репликации. Двусторонняя нижнедолевая пневмония.
Осложнения основного заболевания. Дефицит массы тела (ИМТ = 16,8 кг/м2). Легочное сердце (масса 400 г, расширение правых отделов, толщина стенки правого желудочка 0,7 см). Правосторонний экссудативно-фибринозный плеврит. Интерстициальный миокардит. Отек легких. Отек головного мозга.
Сопутствующие заболевания. Хронический вирусный гепатит С. Артериальная гипертензия. Эксцентрическая гипертрофия миокарда (толщина стенки левого желудочка 1,7 см). Ретиноваскулит, ассоциированный В20. Нейросенсорная потеря слуха двусторонняя. Перфорация носовой перегородки. Перенесенная коронавирусная инфекция, вирус идентифицирован от 23.01.24. Грипп А, период реконвалесценции, вирус идентифицирован 23.01.24 (по клиническим данным).
Заключение
Представленный клинический случай демонстрирует нетипичное протекание туберкулеза у пациентки на фоне выраженного иммунодефицита, обусловленного ВИЧ-инфекцией. Врачи – фтизиатры и инфекционисты должны помнить об особенностях протекания туберкулеза на поздних стадиях ВИЧ-инфекции (часто отсутствие бактериовыделения, неуклонная отрицательная динамика туберкулезного процесса, развитие осложнений), особенно в отсутствии антиретровирусной терапии.
Библиографическая ссылка
Барканова О.Н., Гагарина С.Г., Аликанкина Д.Д. КЛИНИЧЕСКИЙ ПРИМЕР НЕТИПИЧНОГО ПРОТЕКАНИЯ ТУБЕРКУЛЕЗА НА ФОНЕ ИНФЕКЦИИ, ВЫЗВАННОЙ ВИРУСОМ ИММУНОДЕФИЦИТА ЧЕЛОВЕКА // Научное обозрение. Медицинские науки. 2024. № 6. С. 24-29;URL: https://science-medicine.ru/en/article/view?id=1424 (дата обращения: 04.05.2026).
DOI: https://doi.org/10.17513/srms.1424
 science-review.ru
science-review.ru