Актуальность данной темы заключается в том, что летальность от инфаркта миокарда и его доля в группе болезней системы кровообращения высока и необходимо понимание морфологических изменений для точного установления давности его образования от донекротических изменений до образования рубца на месте некроза.
Цель исследования – осветить динамику морфологических изменений с учетом временных интервалов от момента возникновения инфаркта миокарда до его рубцевания.
Материалы и методы исследования
Был проведен анализ современной научной литературы и исследований, которые проводились по данной теме. Данные анализа представлены в статье.
Результаты исследования и их обсуждение
Острый инфаркт миокарда (ОИМ) – острое повреждение (некроз) миокарда вследствие ишемии. Инфаркт миокарда (ИМ) возникает вследствие тромбоза крупной ветви коронарной артерии. Возникновение тромба связывают с местом разрыва нестабильной атеросклеротической бляшки с богатым липидным ядром, обогащенной воспалительными элементами и истонченной покрышкой, возможно образование окклюзирующего тромба на месте эрозивных изменений коронарной артерии. Повышает риск развития стеноз коронарных сосудов, который вызывает трансмуральную ишемию миокарда. Пациенты с ИМ жалуются на боль в груди, которая обычно отдает в левую руку, челюсть, спину или плечо, одышку, потоотделение, головокружение и тахикардию. Кроме того, ИМ нижней стенки может сопровождаться брадикардией из-за стимуляции блуждающего нерва [1].
Острый инфаркт миокарда в современном мире характеризуется высоким уровнем смертности, и особое место отводится смерти до прибытия в больницу. Исходя из данных статистики, в первый год умирает 5–10 % выживших и примерно 50 % нуждаются в госпитализации. Степень риска развития постинфарктных осложнений зависит от величины поражения миокарда. Благоприятные прогнозы можно давать при ранней перфузионно-тромболитической терапии в первые полчаса или чрескожном коронарном вмешательстве в течение 90 мин. Также результат будет положительным при сохранении фактора выброса и при приеме аспирина и ингибиторов АПФ [2].
Факторы, которые негативно влияют на прогноз:
− Сахарный диабет.
− Старческий возраст.
− Прошлый инфаркт миокарда или инсульт.
− Отсроченная реперфузия.
− Выраженное снижение фракции выброса.
− Наличие застойной сердечной недостаточности (ХСН).
− Повышенный уровень С-реактивного белка и МНП.
− Депрессия.
Морфологические характеристики при ИМ меняются в зависимости от времени, прошедшего с момента инфаркта, как показано в таблице, до образования рубца на месте его возникновения. Продолжительность жизни пациента от момента возникновения ИМ определяется макро- и микроскопическими признаками, наблюдаемыми впоследствии. Коагуляционный некроз – это гибель клеток, которая происходит из-за ишемии, приводящей к денатурации структурных белков. Это первое изменение, которое происходит в клетке после ИМ. Молекулярные события во время ИМ связаны с начальным ишемическим событием, реперфузией и последующей воспалительной реакцией. В течение 6 ч после первоначального ишемического события большая часть клеток миокарда погибает в результате апоптоза. После этого преобладает некроз. Ишемизированные эндотелиальные клетки экспрессируют молекулы адгезии, которые привлекают нейтрофилы, которые впоследствии мигрируют в поврежденный миокард. Общий морфологический вид инфаркта миокарда может варьироваться. Закономерности включают:
− Трансмуральный инфаркт – вовлечение всей толщины стенки левого желудочка от эндокарда до эпикарда, обычно передней свободной стенки и задней свободной стенки и перегородки с расширением в стенку ПЖ на 15–30 %. Изолированные инфаркты ПЖ и правого предсердия встречаются крайне редко.
− Субэндокардиальный инфаркт – мультифокальные участки некроза, ограниченные внутренней 1/3–1/2 стенки левого желудочка. Они не показывают такой же эволюции изменений, как наблюдаемая при трансмуральном ИМ [1–3] (рис. 1).

Рис. 1. ОИМ, макропрепарат Слева – ОИМ в перегородке. Через несколько дней появляется желтоватый очаг с некрозом и воспалением, окруженный гиперемированной каймой. Справа – ОИМ передней свободной стенки и перегородки левого желудочка в поперечном сечении. Инфаркт является почти трансмуральным. Имеется желтоватый очаг с некрозом и воспалением, окруженный гиперемированной каймой
После некроза приток нейтрофильных клеток наблюдается примерно через 12–24 ч. За этим следует потеря ядер на 1–3-й день, фагоцитоз макрофагами на 3–7-й день и образование грануляционной ткани по краям. Фиброз, или рубцевание, начинается примерно через 2 недели, и в конечном итоге полное образование рубца происходит через 2 месяца. Макроскопические изменения не проявляются раньше, чем через 12 ч. При гистологическом исследовании достоверно судить о возникновении ИМ на ранней стадии (донекротической) не представляется возможным ввиду отсутствия специфических изменений миокарда, поскольку миокарду требуется от 4 до 12 ч, чтобы претерпеть изменения в виде некроза [2, 4] (таблица, рис. 2).
Вышеуказанные изменения с течением времени могут меняться. В целом инфаркт большего размера будет развиваться в результате этих изменений медленнее, чем меньшего.
Изменения при инфаркте миокарда
|
Время |
Макроскопические изменения |
Микроскопические изменения |
|
0–30 минут |
Нет |
Нет |
|
30 минут – 4 часа |
Нет |
Обычно нет; волнистые волокна на границе |
|
4–12 часов |
Иногда видны темные пятна |
Начинается ранний коагуляционный некроз, отек, кровоизлияние; гиперэозинофилия цитоплазмы |
|
12–24 часа |
Темные пятна |
Продолжающийся коагуляционный некроз; пикнотические ядра; некроз полосы сужения по краям; приток нейтрофилов |
|
1–3 дня |
Пятна с темно-коричневым центром инфаркта |
Коагуляционный некроз с отсутствующими ядрами и бороздками, интерстициальный нейтрофильный инфильтрат |
|
3–7 дней |
Центральное желто-коричневое размягчение с гиперемией по краям |
Миофибриллы начинают распадаться; умирающие нейтрофилы; макрофаги фагоцитозируют некротические клетки |
|
7–10 дней |
Максимально желто-коричневые и мягкие; вдавленные красно-коричневые края |
Хорошо развитый фагоцитоз некротических клеток; маргинальная грануляционная ткань |
|
10–14 дней |
Красно-серые вдавленные границы инфаркта |
Хорошо сформированная грануляционная ткань с неоваскуляризацией и отложением коллагена |
|
2–8 недель |
Серо-белый рубец, прогрессирующий от границы к центру инфаркта |
Увеличение отложения коллагена и снижение клеточности |
|
Более 2 месяцев |
Рубцевание завершено |
Плотный коллагеновый рубец |
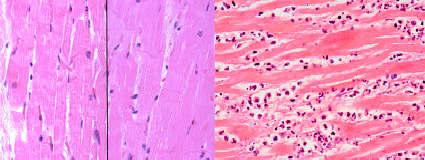
Рис. 2. Острый инфаркт миокарда, микроскопические изображения Слева – ранний ОИМ менее 12 ч с потерей поперечных полос; справа – ОИМ сроком 3–4 дня с обширным нейтрофильным инфильтратом
Клинические проявления и осложнения инфаркта миокарда будут зависеть от размера и локализации инфаркта, а также от ранее существовавшего повреждения миокарда. Осложнения могут включать:
− Нарушения ритма и проводимости с возможной «внезапной смертью».
− Продолжение инфаркта или повторный инфаркт.
− Застойная сердечная недостаточность (отек легких).
− Кардиогенный шок.
− Перикардит.
− Муральный тромбоз с возможной эмболизацией.
− Разрыв стенки миокарда с возможной тампонадой.
− Разрыв сосочковой мышцы с возможной клапанной недостаточностью.
− Образование аневризмы желудочка.
Внезапная смерть наступает в течение часа после появления симптомов. Такое возникновение часто осложняет ишемическую болезнь сердца. Такие пациенты, как правило, имеют тяжелый коронарный атеросклероз (сужение просвета > 75 %). Часто возникает такое осложнение, как коронарный тромбоз, или кровоизлияние, или разрыв бляшки. Механизмом танатогенеза обычно является фатальная аритмия [1].
Волнистость, наблюдаемая через 30 минут – 4 часа после инфаркта, является результатом сильного натягивания жизнеспособных волокон на соседние мертвые волокна, которые не могут сокращаться во время систолы. По периферии от зоны инфаркта могут наблюдаться дополнительные ишемические изменения, известные как вакуолизация миоцитов или миоцитолиз, которые происходят вследствие внутриклеточной задержки соли и воды в саркоплазматическом ретикулуме [3]. Омертвевшая мышца вызывает острую воспалительную реакцию с последующим удалением мертвых миоцитов макрофагами. Грануляционная ткань замещает поврежденный участок, что приводит к образованию «фиброзного рубца». В основном хорошо развитый рубец формируется через 6 недель. После заживления инфаркта образованием рубца достоверно оценить давность его возникновения не представляется возможным [4].
Для диагностики острого инфаркта миокарда особое внимание уделяется сердечным биомаркерам. Сердечные биомаркеры полезны при диагностике острого инфаркта миокарда, в частности ИМ без подъема сегмента ST. В частности, тропонин, имеющий две формы: I и T. Он достигает максимальных значений в течение 12 ч и остается на этом уровне до 7 дней. Креатининкиназа МВ специфична для миокарда, достигает наивысших значений спустя 10 ч, но способна нормализоваться в течение 2–3 дней. Наибольшее значение имеет высокочувствительный тропонин, одобренный в США после долгого изучения. Он более чувствителен, чем обычный, и менее специфичен, но получил распространение повсеместно [5, 6].
Пациентам с ИМ необходимо употребление 160–325 мг аспирина, также внутренний доступ кислорода (при насыщении кислородом менее 91 %), опиоиды для снижения болевого эффекта в комбинации с нитроглицерином [5]. При ИМ с подъемом ST необходима реперфузия, но предпочтение отдается чрескожному коронарному вмешательству. Подготовка к ЧКВ включает двойную антитромбоцитарную терапию, которая включает внутривенное вливание гепарина и тикагрелор, а также возможно назначение ингибиторов гликопротеина. В случае невозможности чрескожного коронарного вмешательства в первые 90 мин необходимо выполнить реперфузию посредством внутривенного тромболитического средства. В случае бессимптомного пациента лечение ограничивается медикаментозно. ЧКВ возможно выполнить в течение 48 ч после госпитализации, что в дальнейшем приведет к значительному снижению смертности. При остром коронарном синдроме (ОКС) без подъема сегмента ST с рефрактерной ишемией чрескожное коронарное вмешательство необходимо выполнить в срочном порядке. После выписки пациентов с острым ИМ назначаются аспирин, статины, ингибиторы АПФ. Всем пациентам стоит назначить антикоагуляционную и антитромбоцитарную терапию [6].
Заключение
Инфаркт миокарда – часто встречаемое заболевание сердечно-сосудистой системы вследствие нарушения трофики миокарда по венечным артериям (ишемии). Причины развития ишемии могут быть различны. Патоморфологические изменения имеют определенную динамику, которая развивается в различных временных интервалах с момента возникновения инфаркта до его рубцевания. В промежуток времени от момента возникновения ИМ до первых морфологических изменений, до 4 ч, достоверно судить о его образовании не представляется возможным ввиду отсутствия каких-либо макроскопических изменений, далее наблюдается образование пятен с изменением их морфологических характеристик, конечный результат – образование рубца. Весь изложенный период сопровождается гистологическими изменениями, видимыми под электронным микроскопом. Данные стадийные изменения способствуют детальной диагностике давности образования инфаркта миокарда.
Библиографическая ссылка
Телешин М.А., Гунов С.В. ОСТРЫЙ ИНФАРКТ МИОКАРДА: МОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ОПРЕДЕЛЕНИЯ ДАВНОСТИ ИНФАРКТА МИОКАРДА // Научное обозрение. Медицинские науки. 2023. № 2. С. 11-15;URL: https://science-medicine.ru/ru/article/view?id=1322 (дата обращения: 06.05.2026).
DOI: https://doi.org/10.17513/srms.1322
 science-review.ru
science-review.ru